تصنيف
في التصنيف الكلاسيكي ، يصنف الجنف أساسًا حسب عمر ظهور الجنف. وفقًا لذلك ، يُطلق على العمر من 0 إلى 3 سنوات اسم جنف الأطفال ، ويطلق على 4-10 سنوات من العمر جنف الأحداث ، ويطلق على من يبلغون من العمر 11 عامًا أو أكثر اسم جنف المراهقين. في السنوات الأخيرة ، بالإضافة إلى هذا التصنيف الكلاسيكي ، تم تطوير تصنيف جديد على أنه بداية مبكرة ومتأخرة. يشمل الجنف الذي يبدأ مبكرًا سن 10 سنوات وما دون ، ويشمل ظهور الجنف المتأخر 11 عامًا فما فوق. ينبع منطق هذا التصنيف الجديد في الواقع من الاختلاف في نهج علاج الجنف في هاتين الفئتين العمريتين. يميل العمود الفقري إلى النمو عند المرضى دون سن العاشرة ، والعلاجات الجراحية التي يجب إجراؤها خلال هذه الفترة هي إجراءات تهدف إلى توجيه العمود الفقري أثناء النمو بدلاً من تجميده. لهذا السبب ، تسمى هذه الإجراءات “جراحات صديقة للنمو”. في سن 11 وما فوق ، يكون العمود الفقري قد أكمل إلى حد كبير نموه ويفضل إجراء جراحات تجميد العظام (الاندماج).
درجات الانحناء:
الجنف ، بتعريفه البسيط ، هو انحناء العمود الفقري إلى الجانب عند النظر إليه من الجانب الآخر. تعتبر الانحناءات حتى 10 درجات عدم تناسق ، وليس جنفًا ، ولا تتطلب أي متابعة أو علاج. في حالة الجنف بين 10-20 درجة ، إذا كان المريض أقل من 10 سنوات ، فمن المفيد المتابعة على فترات منتظمة. علاج المشد مناسب للمرضى الذين تتراوح أعمارهم بين 20-40 درجة والذين يستمر ارتفاعهم في النمو ، أي للمرضى الذين لديهم إمكانات نمو. إذا تجاوزت درجة الحرارة 40 درجة ، يتم إجراء العلاج الجراحي.
هذه هي القواعد التي يتم تقديمها لك لأغراض المعلومات وتتكون من تعميمات بسيطة ، وعادةً يتم تقييم كل جنف على أساس كل حالة على حدة ويتم اختيار طريقة العلاج خصيصًا للمريض.
تم تقسيم الجنف المبكر إلى 5 مجموعات مثل (مجهول السبب ، خلقي ، صدري ، عصبي عضلي ومتلازمي) من قبل جمعية أبحاث الجنف في عام 2015. في هذه المقالة ، سوف تحصل على معلومات حول النوع الأكثر شيوعًا من الجنف مجهول السبب. على الرغم من أنه سيتم تصنيف الجنف الأقل من 10 سنوات في مجموعات على أنها بداية مبكرة للجنف ، إلا أن عناوين جنف الأطفال (0-3 سنوات) والأحداث (من 4 إلى 10 سنوات) سيستمر استخدامها لسهولة التعبير.
الجنف مجهول السبب
1-3٪ من جميع حالات الجنف مجهول السبب هي طفولية و 12-21٪ من حالات جنف الأحداث. يعتبر جنف الأطفال أكثر شيوعًا عند الأولاد (3 مرات أكثر من الفتيات). بشكل عام ، قبل سن 1 ، تلاحظ الأسرة عدم التناسق على ظهر الطفل ويتم التشخيص. نوع الأحداث أكثر شيوعًا عند الفتيات (3 مرات أكثر من الأولاد). بشكل عام ، يتم تشخيص الأولاد في سن الخامسة تقريبًا ، والفتيات في سن السابعة تقريبًا.
الجنف المبكر
عندما يصادف الطبيب الجنف مبكرًا ، يتم أخذ تاريخ مفصل لأول مرة. يجب التحقيق في وجود أمراض إضافية. لأنه إذا كان هناك مرض آخر يسبب الجنف (الجنف العصبي العضلي ، تكهف النخاع ، ورم العمود الفقري ، والتشوه الخلقي في العمود الفقري ، والتشوهات الأخرى داخل النخاع ، والورم الليفي العصبي ، والاضطرابات المتلازمية ، والتهاب العمود الفقري ، وما إلى ذلك) ، فإن العلاج مختلف تمامًا ، أولاً وقبل كل شيء ، العلاج من خلال النظر في هذا المرض. لهذا الغرض ، يجب على الطبيب أن يسأل عن كل التفاصيل. خاصة أن تاريخ الحمل للأم مهم. يتم التشكيك في المشاكل الصحية للأم أثناء الحمل ، والحمل السابق ، والأدوية المستخدمة ، ومدة الحمل ، وطريقة الولادة (المهبل أو الولادة القيصرية) ، وزيادة الوزن. على سبيل المثال ، يكون معدل الجنف عند الأطفال أعلى في عروض التقديم المقعدية أو الولادات المبكرة. يجب أيضًا فحص الوظائف المعرفية ، لأن 13٪ من الأطفال المصابين بالجنف الطفولي مصحوبون بتخلف عقلي. من النتائج التحذيرية الأخرى للجنف الطفولي الإصابة بسرطان الرأس ، أي اضطراب الصورة الذي يحدث مع تسطيح أجزاء معينة من رأس الطفل. لقد لوحظ في الأدبيات أن صداع الرأس يصاحب جميع الأطفال المصابين بالجنف الطفولي.
يتضمن الفحص البدني بعض الصعوبات عند الأطفال الصغار. نظرًا لوجود مشكلة في التكيف ، لم يتم تطوير الهياكل العظمية بشكل كامل بعد ، كما أن الفحص العصبي الحركي أو الحسي أكثر صعوبة. لذلك ، فإن المراقبة الدقيقة في الفحص البدني مهمة للغاية. يتم البحث عن الوضعية وعدم التناسق (عدم تناسق الرأس والكتف والجذع أو الحوض) واختبار الانحناء الأمامي بحثًا عن وجود نتائج مرضية. يعتبر عدم تناسق الصدر أو البطن والقيود في حركات الصدر مريبًا بشكل خاص للجنف المتلازمي. تعتبر حالات الشذوذ في التقييم العصبي ، والاختلاف في الطول بين الساقين ، وأن تكون إحدى الساقين أرق من الأخرى ، وتشوهات القدم من النتائج التي قد تصاحب الجنف ، لذلك يجب التنبيه في الفحص البدني. يعد خلع الورك من أكثر الحالات شيوعًا المرتبطة بالجنف الطفولي. خلع الورك ، والذي يسمى خلل التنسج النمائي للورك (DDH) في المصطلحات الطبية ، هو أكثر شيوعًا في الجنف الطفولي 10 مرات مقارنة بالسكان العاديين وهو أكثر شيوعًا خاصة عند الفتيات.
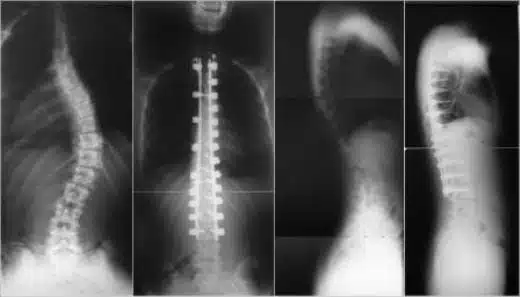
الأشعة السينية للجنف
يتم تشخيص الجنف بشكل أساسي عن طريق الأشعة. يتم تحديد حجم ونوع الجنف من خلال صور الجنف الشعاعية المأخوذة من الأمام والجانب ، ويتم الكشف عن وجود أمراض أخرى مصاحبة. يجب أن تشمل هذه الصور الشعاعية أيضًا العمود الفقري العنقي (العنق) والحوض ، أي مفاصل الورك. تعطي بعض القياسات التي تم إجراؤها على الأشعة السينية معلومات حول ميل الانحناء للتقدم. من المهم أيضًا من حيث التوثيق ، أي متابعة ما إذا كان الجنف يزيد في المتابعة. لا يتم إجراء الفحوصات الإشعاعية المتقدمة بشكل روتيني في كل ظهور مبكر للجنف. يمكنك مراجعة موعد إجراء التصوير بالرنين المغناطيسي لمرضى الجنف من المقالة هنا.
يقدم
٩٠٪ من حالات الجنف الطفولي مجهول السبب تختفي تلقائيًا ، و 10٪ تستمر في التقدم. النقطة التي يجب ملاحظتها هنا هي أن هذه المعدلات صالحة للجنف مجهول السبب ، أي للجنف الذي يكون سببه غير معروف ، وبعبارة أخرى ، لا يوجد مرض أساسي. على سبيل المثال ، إذا كان الجنف ناتجًا عن شذوذ خلقي أو مرض عصبي عضلي ، فسوف يستمر في التقدم. هناك أيضًا بعض المعايير للتنبؤ بالمنحنيات التي تميل إلى التقدم في الجنف مجهول السبب. سيخبرك طبيبك بهذا بعد الفحص والقياسات على الأشعة السينية. كقاعدة عامة ، يميل الجنف المبكر إلى الشفاء بشكل تلقائي أكثر من الجنف اللاحق.
لسوء الحظ ، فإن النتائج ضعيفة في الجنف الطفولي غير المعالج والمتقدم. أكثر من نصف المرضى سيصابون بالجنف بدرجة تزيد عن 70 درجة في عمر 5 سنوات. النقطة الحاسمة هنا هي تطور الرئة. لأن تدهور تطور القفص الصدري بسبب الجنف في سن مبكرة يسبب متلازمة قصور الصدر والتي تتميز بصغر حجم الرئة وتدهور وظائف الجهاز التنفسي.
يتطور الجنف الشبابي مجهول السبب بشكل أبطأ من المجموعة الطفولية. تميل الانحناءات التي تحدث في سن مبكرة إلى التقدم. يحدد حجم المنحنى التكهن ، ويكون التقدم أبطأ في المنحنيات التي تقل عن 25 درجة ، ويتقدم الجنف بشكل أسرع في المنحنيات التي تزيد عن 25 درجة.